Trening ved ulike funksjonsnedsettelser
Ved trening med funksjonsnedsettelse kan det være spesifikke aspekter en bør ta hensyn til. Under finner du en oversikt over ulike tema. Her er teksten strukturert i en generell del som gir informasjon om selve funksjonsnedsettelsen og deretter en del som belyser spsifikke hensyn ved ulike typer trening. Avslutningsvis vil du også finne eventuelle ekstra hensyn å være oppmerksom på.
Ryggmargsskade/ ryggmargsbrokk
En ryggmargsskade ødelegger helt eller delvis nerveforbindelsen mellom den delen av ryggmargen som ligger over og den delen av ryggmargen som ligger under selve skadeområdet. Jo høyere skadenivået er, desto høyere er konsekvensene. En ryggmargsskade kan føre til lammelser i delene av kroppen under skadenivået, redusert blære-, tarm- og lunge-funksjon, samt pustevansker, forstyrret regulering av blodtrykk og temperatur, spastisitet og smerter.
En ryggmargsskade deles inn i nivå og omfang. Nivået bestemmer om ryggmargsskaden er en tetraplegi, dvs. en høy ryggmargsskade der nesten hele kroppen inkludert armer og ben er påvirket, eller en paraplegi, dvs. en lav ryggmargsskade der kun nedre del av kroppen er påvirket.
Videre deles ryggmargsskader inn i komplett skade (viljestyrt bevegelse og sensibilitet nedenfor skadestedet er helt borte) og ukomplett skade (bevegelse og/eller sensibilitet under skadenivå opprettholdes i noen grad nedenfor skadestedet).
I Norge blir det også født 6–16 barn hvert år med ryggmargsbrokk (også kalt spina bifida). Ryggmargsbrokk oppstår i løpet av de første fire ukene av svangerskapet, der ryggvirvlene ikke utvikles som normalt. Som oftest forekommer dette i den nedre delen av ryggraden, der en del av ryggmargen kan bli skadet. Disse skadene behandles og påvirker treningen på lignende måter som en ryggmargsskade.
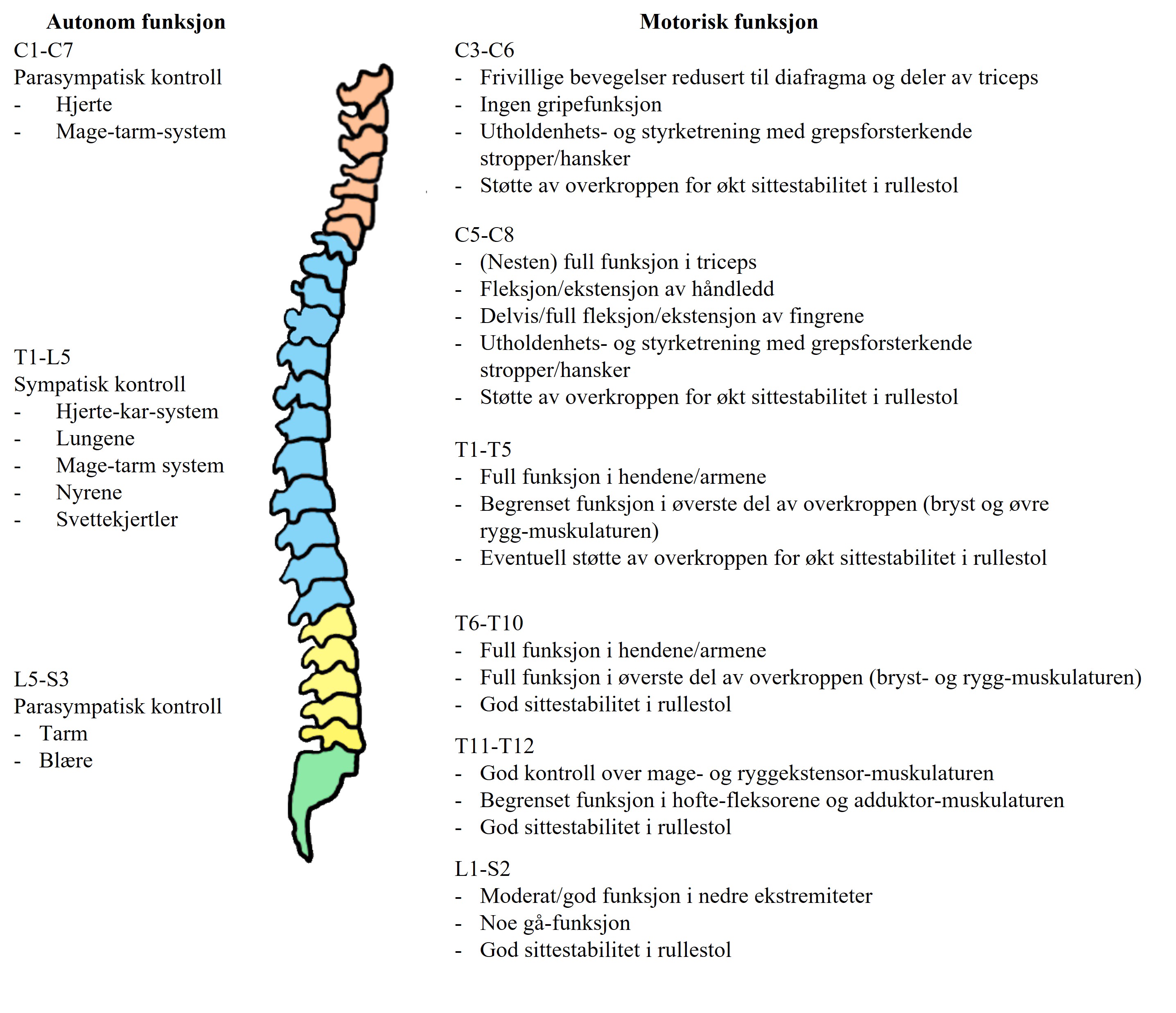
Figur 1: Autonom og motorisk funksjon knyttet til ulike nivå av ryggmargsskade. S1-S2 (grønt) og L1-L5 (gul) er nedre rygg, T1-T12 øver rygg (blå) og C1-C7 nakken (oransje). Figur laget av Julia K. Baumgart, gjenbrukt med tillatelse fra Idrettsfysioterapeuten.
For mer informasjon, se:
https://www.helsenorge.no/sykdom/hjerne-og-nerver/ryggmargsskade/
https://www.lars.no/ryggmargsskader/infomateriell/
Utholdenhet
Sammenlignet med idrettsutøvere uten funksjonsnedsettelse, har idrettsutøvere med en ryggmargsskade 15-60% lavere peak oksygenopptak (V̇O2peak) (Baumgart, Brurok, et al., 2018). Årsaken er lavere aktiv muskelmasse siden de kun trener med overkroppen, og begrensninger i hjerte-kar systemet. Ved høyere skadenivå finnes mindre aktiv muskelmasse og hjerte-kar systemet påvirkes i enda større grad (Theisen, 2012). Idrettsutøvere med en komplett ryggmargsskade over T6 (ryggvirvel midt på ryggen) mangler innervering (overføring av signaler fra sentralnervesystemet) til ben og indre organer. Dette fører til nedsatt sammentrekking av blodårene, og under trening reduseres blodomfordelingen til den aktive muskulaturen. Hos idrettsutøvere med tetraplegi, påvirkes nervesignalene til hjertet, noe som kan forårsake lavere blodtrykk og manglende pulsøkning under trening og konkurranser.
På grunn av lavere aktiv muskelmasse i overkroppen vil V̇O2 ved den anaerobe terskelen, i likhet med V̇O2peak, også generelt være lavere for utøvere med ryggmargsskade. Arbeidsøkonomien er også lavere under overkroppstrening sammenlignet med trening som involverer ben- eller hele kroppen (Kang et al., 1997). Men, overkroppstreningen er ikke i seg selv forskjellig for utøvere med og uten ryggmargsskade (Baumgart, Gurtler, et al., 2018). Det vil si at utøvere med en ryggmargsskade trener/konkurrerer på lavere hastighet, men de bruker også proporsjonalt mindre V̇O2/energi.
Under ser dere utviklingen av treningsmengden i kilometer svømt per år til Sarah Louise Rung de fire årene før Paralympisk i Rio. Ved hjelp av god oppfølging og tilpasninger klarte hun å øke treningsmengde gradvis opp på samme nivå som elite svømmer uten en funksjonsnedsettelse (Infografikk 1).
Les den populærvitenskapelige fremstillingen her.
Infografikk 1: Trening til en av tidenes mest suksessrike Para-svømmere (J. K. Baumgart et al., 2021).
Styrke
Å opprettholde og forbedre styrke av muskler som ikke er påvirket av skaden er svært relevant for personer med ryggmargsskade; dette siden det kan påvirke både evnen forflytning og til å utføre daglige oppgaver (Hicks et al., 2011; Jacobs & Nash, 2004). Forskning viser også at de ikke-lammede musklene reagerer på styrketrening på samme måte som hos funksjonsfriske utøvere. I tillegg finnes det noe forskning som tyder på at 8 uker med styrketrening i kombinasjon med funksjonell elektrostimulering kan øke styrken i lammede muskler, samt forbedre styrken i ikke-lammede muskler raskere enn med bare trening alene (Hicks et al., 2011). I denne sammenheng er det viktig å vurdere personens motoriske funksjon i overekstremitetene. Dette fordi utøvere med liten eller ingen arm-funksjon sannsynligvis vil ha bedre effekt av en stimulert treningsform. Det er viktig å nevne at bruk av elektrostimulering er økonomisk ressurskrevende, samtidig som det krever hjelp hvis elektrodene skal plasseres på utilgjengelige kroppsdeler.
Ekstra hensyn
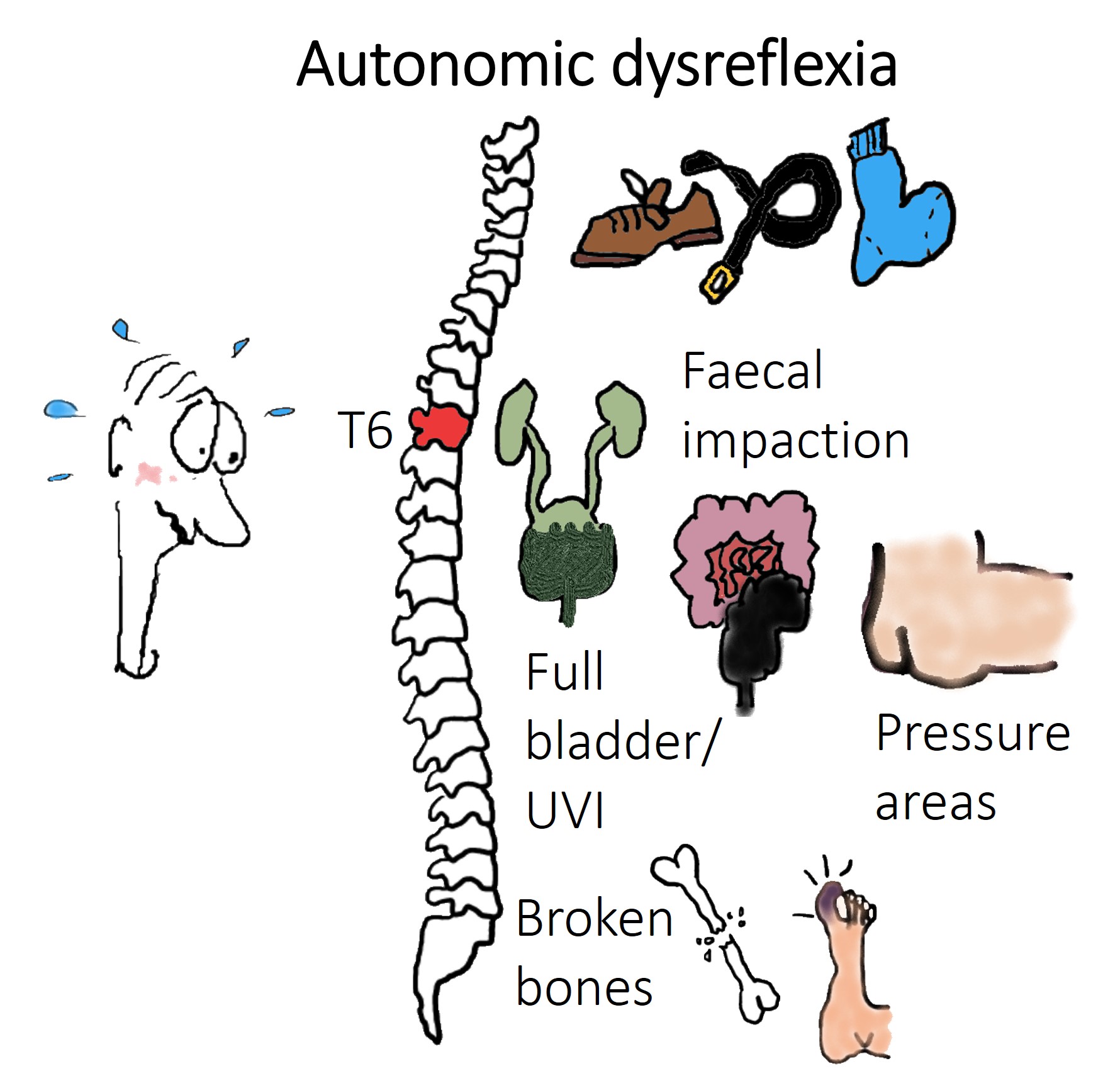
- Autonom dysrefleksi. Autonom dysrefleksi er en plutselig økning i blodtrykk som forårsakes av stimuli under skadenivået (f.eks. smerte pga. trange klær eller full blære) (se Figur 2). Utover høyt blodtrykk kan andre symptomer vises ved at personen føler seg uvel, rødmer eller har hodepine. Dersom det er et alvorlig tilfelle av autonom dysrefleksi som vedvarer over tid, kan det føre til hjerneblødninger og uregelmessig hjerterytme - det vil si en potensielt livsfarlig tilstand. Det er derfor viktig å finne ut hva årsaken er, og behandle/ fjerne den så fort som mulig. Les mer om autonom dysrefleksi her. I idrettssammenheng har det blitt rapportert at utholdenhetsprestasjon øker med opptil 7-10% når utøvere induserer en autonom dysrefleksi (Gee et al., 2015; Mazzeo et al., 2015). Dette er strengt forbudt av den internasjonale paralympiske komite og ansees som doping. Likevel finnes det fortsatt utøvere som benytter seg av dette under konkurranser.
Figur 2. Illustrasjon av faktorer som kan utløse plutselig blodtrykksstigning blant utøvere med en ryggmargsskade over T6. Figur laget av Julia K. Baumgart, inspirert av @Nursing Education Consultants
- Lavt blodtrykk. Personer med tetraplegi eller høy paraplegi har ofte lavt blodtrykk. Blodtrykket kan falle ytterligere under forflytning fra liggende til sittende stilling, noe som kan føre til svimmelhet og «prikking foran øyene».
- Det er ulike faktorer som påvirker temperaturregulering blant personer med ryggmargsskade (f.eks., redusert muskelmasse, blodomfordeling og manglende svetterespons under skadenivået). Under trening og konkurranse ved normale temperaturer (10-22 grader) og i varmen (>22 grader), er temperaturregulering blant utøvere med lav paraplegi nokså lik som for utøvere uten funksjonsnedsettelse. Dvs. at disse kvitter seg med overskuddsvarmen gjennom å svette og ved å sende mer blod til huden på hode, overkroppen (og ben). Dersom dette ikke er nok for å kjøle ned kroppen vil kjernetemperaturen øke. For utøvere med tetraplegi eller høy paraplegi er svetteresponsen under skadenivå og blodomfordelingen såpass redusert, at kjernetemperaturen øker raskere og det vil ta lengre tid etter endt trening/konkurranse for å normalisere kjernetemperaturen (Maloney et al., 2021). Strategier for nedkjøling av hender/føtter og/eller bruk av kuldevester er derfor viktig, særlig for utøvere med tetraplegi/ høy paraplegi. Det er lite forsket på temperaturregulering blant utøvere med paraplegi og tetraplegi under trening og konkurranse i kulde. Utøvere uten funksjonsnedsettelse reagerer på kulde med vasokonstriksjon (blodårene trekker seg sammen og blodgjennomstrømming i huden er redusert) i armer og bein. Dette for å beholde normal kjernetemperatur. For utøvere med paraplegi og tetraplegi er vasokonstriksjon under skadenivå redusert. Antakeligvis vil dette føre til at kjernetemperaturen synker raskere, i alle fall for utøvere med en komplett tetraplegi. Utøvere med en komplett skade vil heller ikke kunne legge merke til tegn på frostskader, så her gjelder det å jevnlig sjekke temperaturen til utsatte områder (f.eks. tærne).
- Opp mot 80% av mennesker med ryggmargsskade opplever smerter pga. skade/overbelastning av muskel-skjelet og/eller skade av sentralnervesystemet (nevropatisk). Muskel-skjelet smerter forekommer ofte i skulder og nakkeområdene, og er knyttet til overbelastning av ledd som brukes på måter de i utgangspunkt ikke er bygget for. Her er en kombinasjon av stryke- og utholdenhetstrening essensielt for å øke belastningsevnen. Nevropatiske smerter er ofte av typen «utstrålende» (føles som f.eks. kløe eller brenning), og er knyttet til «feil-signaler» nedenfor skadenivået. Slike nevropatiske smerter er vanskelige å behandle og kan føre til redusert livskvalitet (Lee et al., 2013).
- Spastisitet er økt og ukontrollert muskelspenning som følge av at forbindelsen mellom hjerne og muskulatur er (delvis) brutt. Mens lettere spastisitet kan være positiv (redusert hevelse i ben og lavere risko for blodprop), er alvorlig spastisitet problematisk for å kunne gjennomføre dagligdagse gjøremål. Det er også knyttet til smerter og dårligere søvn.
- Trykksår. Trykksår er avgrensede områder med skade på hud (og underliggende vev) som oppstår som følge av trykk, eventuelt i kombinasjon med skjærende krefter. I idrettssammenheng kommer disse skadene ofte fra utilpasset utstyr, feil forflytningsteknikk, dårlige posisjoner, eller økt fuktighet på grunn av svetting.
- Cirka halvparten av utøvere med ryggmargsskade har vist seg å ha osteoporose i ben som følge av redusert svar/motkraft fra underlaget og muskelkontraksjoner (Cavedon et al., 2021). Det diskuteres derfor om ernæring/tilskudd av vitamin D og kalsium kan være spesielt viktig for å motvirke omfanget av osteoporose. Men, effekten av dette er enda ikke undersøkt.
- Belastningsskader spesielt skuldre. Utøvere som er rullestolbrukere, bruker overkroppen både under trening og for å forflytte seg i hverdagen. Dette medfører ofte høy belastning, noe som overkroppen og spesielt skuldre.
Amputasjon/dysmeli
Amputasjon beskriver fjerning av en kroppsdel som følge av sykdom eller skade. De fleste amputasjoner i Norge foretas hos eldre og er forårsaket av karsykdom som følge av f.eks. diabetes type I. Hos idrettsutøvere med en amputasjon er årsaken ofte en traumatisk skade eller kreft/alvorlig infeksjon.
Dysmeli er en fellesbetegnelse på en rekke medfødte tilstander der ekstremiteter ikke utvikler seg normalt, som for eksempel at man mangler hele eller deler av en over- eller underekstremitet, eller at man har sammenvoksinger av, eller ekstra fingre eller tær.
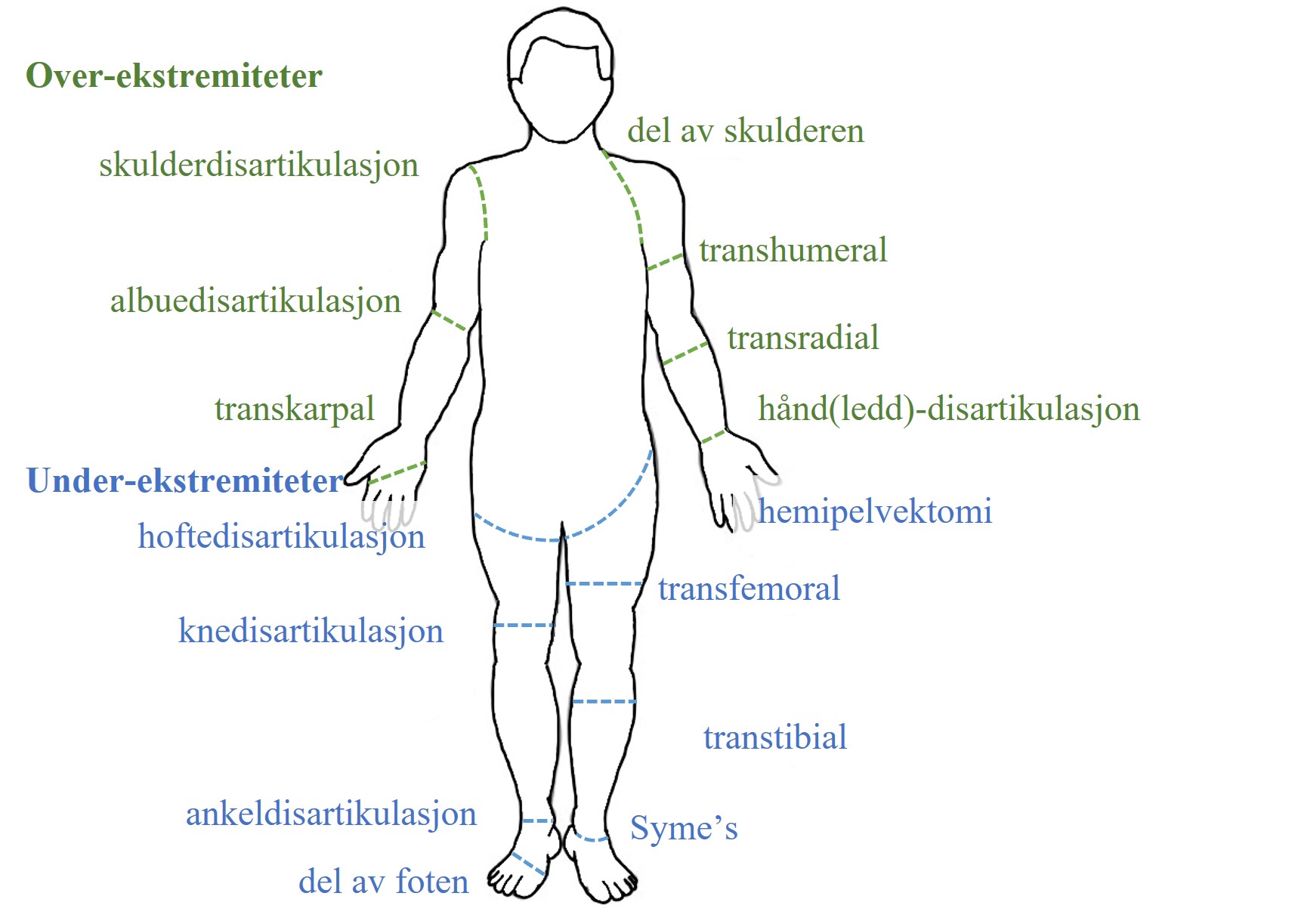
Figur 1. Amputasjonsnivå for over- (grønn) og under-ekstremiteter (blå). Figur laget av Julia K. Baumgart og gjenbrukt med tillatelse av Idrettsfysioterapeuten.
For mer informasjon, se:
https://www.helsenorge.no/sykdom/sjeldne-diagnoser/dysmeli/
Utholdenhet
Det finnes lite forskning på utholdenhet og amputasjon av overekstremiteter. Denne delen fokuserer derfor på det som er kjent for amputasjon av underekstremiteter, som i forlengelse også kan gjelde for dysmeli i underekstremitetene.
For utrente personer med amputasjon under kneet er V̇O2peak lignende som hos personer uten funksjonsnedsettelse (Mengelkoch et al., 2014), har man derimot en amputasjon over kneet er V̇O2peak 35-40 % lavere (Gjovaag et al., 2014; Starholm et al., 2016). Årsaken er lavere aktiv muskelmasse og begrensninger som hindrer at man oppnår høy gange-/løpehastighet. Selv om det ennå ikke er undersøkt, forventer vi at disse forskjellene er mindre når det kommer til trente personer og idrettsutøvere. Når det gjelder arbeidsøkonomi har man ikke funnet noe forskjell mellom idrettsutøvere med og uten amputasjoner, noe som indikerer at trening på høyt nivå til en viss grad fungerer for å bli mer effektiv (Beck & Grabowski, 2019). Derimot, blant utrente personer med amputasjoner sammenlignet med personer uten amputasjoner har man funnet dårligere arbeidsøkonomi på grunn av kompenserende bevegelsesmønstre og økt muskelaktivitet (Ward & Meyers, 1995). Dette viser at trening kan ha en positiv effekt både på prestasjon, men også gangfunksjon i hverdagen.
Styrke
En idrettsutøver med en amputasjon reagerer på samme måte på styrketrening som funksjonsfriske idrettsutøvere, så de tradisjonelle prinsippene om overbelastning, progresjon, spesifisitet og periodisering gjelder også her. Treningen er hovedsakelig begrenset av de individuelle utfordringene til hver enkelt utøver. Generelt bør ekstra oppmerksomhet rettes mot teknikk, siden svekket styrke og balanse, ubalanser mellom kroppssider, og feilstillinger er vanlig hos personer med manglende lemmer, noe fører til at kompenserende bevegelsesmønstre ofte utvikles.
For å lage gode styrkeprogrammer for personer med en amputasjon er det viktig å forstå den enkeltes situasjon. Avhengig av skaden/tilstanden kan muskelfester forskyves, kuttes, underutvikles eller mangle, og muskelfunksjonen er dermed endret. Øvelser bør velges med omhu og ta hensyn til utøverens individuelle behov og begrensninger. Det er særlig viktig å se programmet i sammenheng med det amputerte området slik at man unngår uhensiktsmessig belastning, utvikling av (trykk)sår og lignende. For eksempel, er det ikke lurt å velge sittende kneekstensjonsøvelser til person med en amputasjon under kneet der belastningen plasseres direkte under amputasjonsstedet. Dette siden det kan gjøre stubben til et dreiepunkt, og dermed skade huden og forårsake ubehag. Det er også slik at når man jobber med en idrettsutøver som bruker protese, har protesen ofte begrensninger i noen bevegelser. For eksempel kan det hende at noen underbensproteser ikke tillater dorsalfleksjon som begrenser brukerens evne til å utføre knebøy. Til sist er det også viktig å nevne at for utøvere med redusert balanse eller som nettopp har begynt med trening, bør øvelsene modifiseres riktig for å manipulere plasseringen av massesenteret (dvs. ekstra belastning holdt i hoftehøyde, foran brystet, på skuldrene eller over hodet). For eksempel, en knebøy med manualer holdt ved siden senker massesenteret, mens en knebøy utført med en vekt holdt på skuldrene eller over hodet hever massesenteret. En bevegelse med høyere massesenter er mer utfordrende for balansen enn samme øvelse (utført med samme vekt) med lavere massesenter. På samme måte er det mer utfordrende å flytte vekten lenger bort fra kroppen enn å utføre samme øvelse med vekten tett inntil kroppen.
Ekstra hensyn
- Fantomsmerter/sensasjoner. Fantomsmerter/sensasjoner oppstår i lem som ikke lenger er der, og kan være følelsen av bevegelse, berøring, trykk, kløe og sensasjoner knyttet til størrelse, form og posisjon til lemmet. Fantomsmerter er mer intense sammenlignet med fantomsensasjoner. Mye fantomsmerter kan redusere belastningsevne og øke restitusjonsbehovet hos utøvere med en amputasjon.
- Stumprelaterte utfordringer (trykksår, hevelser, svette). I tiden etter amputasjonen er det ofte hevelse i stumpen, og muskulaturen rundt det amputerte område er i endring. Det er også økt svetterespons. I idrettssammenheng er det også viktig å huske at det ofte forekommer hevelse i stumpen under lengre flyreiser. En mulighet er å ta av protesen så mye som mulig under flyreisen, og vurdere bruk av krykker for utøvere som mangler (del av) lem i underekstremitetene. Under trening og konkurranse i varmen er det også vanlig med en økt svetterespons av den delen av lemmet som er dekket av protesen. For å unngå sår er det viktig å ta av protesen (og eventuelt stumpsokken) og tørke stumpen jevnlig.
- Disse oppstår i leddene nærmest lemmet som mangler (f.eks. hofte for amputasjon/dysmeli over kneet) på grunn av endringer i bevegelsesmønster. For å unngå kontrakturer er fleksibilitetsøvelser og god posisjonering i hverdagen viktig.
- Utøvere med amputasjon/dysmeli mangler sensorisk input fra lemmet som mangler og er mer avhengig av syn for å ha god balanse; dette er spesielt relevant for riktig utføring av styrkeøvelser eller de tekniske elementene i spesifikke idretter. Her kan speil eller video brukes i økt grad under innøvelse av bevegelser.
- Muskel- og skjelettplager. Muskel- og skjelettplager er vanlig blant utøvere med amputasjon/dysmeli på grunn av endrede/kompenserende bevegelsesmønstre. For utøvere med amputasjon/dysmeli av et ben er gange ofte asymmetrisk og det er en forskjell i benlengde. For å unngå smerter og øke symmetri under bevegelse, inkludert gange, er det viktig å ha fokus på å styrke kjernemuskulaturen.
- Protese-stump-grensesnitt og protesetilpasning. For optimal trening og prestasjon vil individuell tilpasning av protese til både stumpen, men også til de idretts-spesifikke bevegelsene som skal utføres være essensielt.
Cerebral parese
Cerebral parese (CP) er den vanligste årsaken til nedsatt bevegelsesevne blant barn, med en forekomst på 2,1 tilfeller per 1000 fødte. CP er en samlebetegnelse på en rekke tilstander der bevegelsesevnen er endret på grunn av en skade i den umodne hjernen, oppstått i perioden fra tidlig fosterliv til toårsalder. Skaden påvirker både nedadgående og oppadgående nervesignaler fra og til hjernen. Avhengig av lokalisasjon og omfang av skaden, forårsaker CP stor variasjon i nevromuskulære utfall, det vil si tap av bevegelse, sensibilitet og koordinasjonsvansker.
For mer informasjon, se:
https://www.helsenorge.no/sykdom/hjerne-og-nerver/cerebral-parese-barn-og-ungdom/
Utholdenhet
Sammenlignet med utøvere uten funksjonsnedsettelse, er V̇O2peak 0,3-21 % lavere blant utøvere med CP. Denne forskjellen er betydelig lavere enn den som er vist i andre studier ved sammenligning av utrente personer med og uten CP, og den fremhever de positive effektene av trening. I tillegg til V̇O2peak er også arbeidsøkonomien redusert hos idrettsutøvere med CP. Årsaken er nedsatt koordinasjon og balanse, og i mange tilfeller økt smerte. Det er også rapportert om høyere BLa-verdier ved en gitt ganghastighet hos utøvere med CP sammenlignet med utøvere uten funksjonsnedsettelse. Dette er sannsynligvis relatert til muskelspastisiteten som negativt påvirker diffusjonen av blod fra aktiv muskelmasse til venøst blod, slik at slagstoffer hoper seg mer opp.
Styrke
En nylig litteraturgjennomgang (2020) fant ingen forskning som evaluerer styrketrenings-intervensjoner hos individer med CP fra et idretts- og prestasjonsperspektiv, men det finnes rikelig med litteratur som omfatter styrketrening for mennesker med CP (som ikke er utøvere). Vanlige konsekvenser av CP inkluderer spastisitet, redusert muskelstyrke og redusert koordinasjon. Treningsprogrammer bør derfor ta sikte på å forbedre disse evnene. Forskning på effekten av styrketrening på individer med CP viser at regelmessig trening forbedrer muskelstyrken på samme måte som hos funksjonsfriske individer, og det er studier som tyder på at det også reduserer spastisitet og øker bevegelsesutslag. Det har dog vært diskusjon om styrketrening er den beste måten å forbedre gangfunksjon eller fungering i hverdagen på. I en idrettssammenheng vil det være de idrettsspesifikke kravene og målet med styrketrening som bestemme dens form.
Ekstra hensyn:
- Økt tretthet og smerter. Utøvere med CP er ofte mer sliten gjennom dagen, siden dagligdagse gjøremål er mer energikrevende. Videre kan faktorer som smerter (som oftest muskel-skjellet og mage-tarm), dårlig søvnkvalitet og bivirkninger fra medikamenter mot spastisitet øke utmattelse. Det er derfor viktig å tilpasse treningsmengde og restitusjon, samt ta hensyn til at dagsformen kan være veldig varierende.
- Kognitive utfordringer. Det er ikke kartlagt blant utøvere med CP, men forekomsten av kognitive utfordringer blant barn med cerebral parese er på 30-50%. Avhengig av hvilken del av hjernen som er påvirket kan utøvere med CP ha kognitive utfordringer, f.eks. utfordringer med oppmerksomhet, problemløsning, beslutningstaking og hukommelse. I en idrettskontekst kan det derfor hende at trenere og støttepersonell bør tilpasse kommunikasjonen sin ved f.eks. å redusere antall beskjeder som gis til enhver tid, og støtte opp under beslutningstaking og problem-løsning.
- Andre symptomer. CP er en sammensatt diagnose og utøvere med CP har ofte en eller flere av disse følgetilstandene: nedsett syn, hørsel og/eller språk.
Synsnedsettelse
Utøvere med nedsatt syn har redusert eller ingen syn forårsaket av skade på øyestrukturen, synsnerver, synsbaner, eller i synsbarken i hjernen. Sammenlignet med andre funksjonsnedsettelser er inndelingen i tre klasser, B1-B3 (basert på nivå av korrigert syn, redusert synsfelt og synsskarphet), nokså lik på tvers av de ulike idrettene.
B1 – Utøver har ingen lys-oppfatning i noen av øynene, og kan ikke gjenkjenne formen på en hånd på noen avstand eller i noen retning.
B2 – Utøver har en synsskarphet på 20/600 og/eller et synsfelt på 5 grader eller mindre i sitt beste øye, med den beste syns-/øye-korreksjonen.
B3 – Utøver har en synsskarphet mellom 20/600 og 20/200. De kan også ha et synsfelt mindre enn 20 grader, men mer enn 5 grader i sitt beste øye, med den beste syns-/øye-korreksjon. Dette er den minst alvorlige synsnedsettelsen som er akseptert for å konkurrere i en paralympisk idrett.
Utholdenhet
Sammenlignet med idrettsutøvere uten funksjonsnedsettelse, er V̇O2peak rundt 15% lavere og arbeidsøkonomien redusert blant idrettsutøvere som er delvis eller helt blinde (Malwina et al., 2015; Silva et al., 2018). Dette kan i sin helhet relatertes til utfordringer med koordinasjon og balanse, og ikke til begrensninger i hjerte-kar systemet, som vanligvis fungerer uten problemer blant utøvere med nedsatt syn. For utøvere med delvis nedsatt syn forventes forskjellene i V̇O2peak og arbeidsøkonomi sammenlignet med utøvere uten funksjonsnedsettelse å være mindre enn hos utøvere som er helt blinde.
Styrke
Det viktigste når du trener en utøver med nedsatt syn, er å ta hensyn til at balansen kan være dårligere sammenlignet med utøvere uten funksjonsnedsettelse (Akınoğlu & Kocahan, 2018). Syn er en av de mest avgjørende sansene for god balanse og holdning.
Ekstra hensyn
- Døgnrytmeforstyrrelser. Idrettsutøvere som har alvorlig synshemming, har ofte forstyrrelser i døgnrytmen (Lockley et al., 2007). Dette kan resultere i:
- Redusert maksimal ytelse, dårligere reaksjonstid og svekket kroppstemperatur-regulering gjennom dagen
- Endret konsentrasjon og distribusjon av melatonin («mørkhetshormon») gjennom dagen
- Forsinkelse i vekstperioden før puberteten, spesielt hos kvinner
- Senere menarche (første menstruasjonsblødning) hos kvinner
- Søvnforstyrrelser
- Og at utøver behøver lengre tid til å justere døgnrytmen når det reises gjennom ulike tidssoner.
- Kollisjoner, fall, akutte skader og hjernerystelser er hyppigere blant idrettsutøvere med synshemming spesielt når på ukjente steder.
- Mange utøvere som har en synsnedsettelse, kan ha behov for en ledsager både i dagliglivet og på trening og konkurranser. Skal man ledsage utøvere i konkurranse bør man minst være like godt trent, og helst noe bedre, enn den man skal være ledsager for. Du finner mer informasjon om ledsagelse i ulike typer idretter her.
Kortvoksthet
Kortvoksthet er ingen diagnose, men en beskrivelse av lav, total kroppshøyde. Det er mange ulike årsaker til kortvoksthet, som familiær kortvoksthet, sen modning og skjelettdysplasier/ sjeldne medfødte diagnoser. Grensen for hvilke kortvokste utøvere som får delta i de ulike paraidrettene varierer noe, og bestemmes ut ifra kroppshøyde og armlengde. Maks kroppshøyde for menn er 145 cm og for kvinner 137 cm. Maks armlengde er 66 cm for menn og for kvinner 63 cm. Den vanligste formen for kortlemmet kortvoksthet/ skjelettdysplasi er akondroplasi, som også er formen til de fleste paralympiske utøvere som er kortvokst. Tilstanden skyldes en feil i arveanlegget - en mutasjon. I Norge blir det født anslagsvis 1-6 barn i året med akondroplasi.
For mer informasjon, se:
https://www.helsenorge.no/sykdom/sjeldne-diagnoser/kortvoksthet/
Utholdenhet
På dette feltet mangler det spesifikk kunnskap.
Styrke
På dette feltet mangler det spesifikk kunnskap.
Ekstra hensyn
- Nedsatt syn, hørsel og ørebetennelser. Mange mennesker med kortvoksthet har nærsynthet, hos noen kan dette gradvis øke gjennom livet. Nedsatt hørsel og kronisk mellomørebetennelse er også vanlig.
- Leddgikt og andre muskel- og skjelett-plager. Bøyde, stive ledd (kontrakturer), forandringer i ryggraden og forandringer i leddbrusken kan gi tidlig slitasjeforandringer og føre til klem på ryggmargen/ nervene.
- Problemer med hjerte og andre organer. Noen undergrupper av mennesker med kortvoksthet har økt risiko for hjerte-kar-sykdom, som igjen har blitt relatert til redusert lungefunksjon (REF). Videre er det høyere forekomst av astma, inflammatorisk tarmsykdom og nyresykdom.
Utviklingshemming
Utviklingshemming er en samlebetegnelse for flere ulike diagnoser og tilstander som er knyttet til kognitive, språklige og sosiale utfordringer. Verdens helseorganisasjon definerer utviklingshemming som en «Tilstand av forsinket eller mangelfull utvikling av evner og funksjonsnivå, som spesielt er kjennetegnet ved hemming av ferdigheter som manifesterer seg i utviklingsperioden, ferdigheter som bidrar til det generelle intelligensnivået, f.eks. kognitive, språklige, motoriske og sosiale. Utviklingshemming kan forekomme med eller uten andre psykiske og somatiske lidelser».
Det er få idretter i de Paralympiske lekene som tillater deltakelse av utøvere med utviklingshemming. Grensen for hvilke utøvere med utviklingshemming som får delta varierer noe fra idrett til idrett, men utøverens IQ må være 75 eller lavere på standardtester, før 18 år. For utøvere med utviklingshemming finnes det en egen og stor internasjonal konkurransearena, som kalles Special Olympics.
Utholdenhet
Det eksisterer lite kunnskap om utholdenhet og styrke blant utøvere med utviklingshemming. Vi vet likevel at personer med utviklingshemming ofte har en tidligere fysisk aldring, som gjenspeiles i tap av muskelmasse, nedsatt funksjonsevne og redusert mobilitet. Det er imidlertid ikke rapportert om at fysisk aktive individer med utviklingshemming har noen klart redusert fysisk helse, og eliteidrettsutøvere med utviklingshemming viser seg å overgå jevnaldrende individer uten funksjonsnedsettelse på mange fysiske parameter, bortsett fra styrke (se under).
Styrke
Styrken er ofte lavere i fysisk aktive individer med utviklingshemming sammenlignet med jevnaldre individer uten funksjonsnedsettelse. Dette kan være en konsekvens av nedsatt evne til muskelkontraksjoner på grunn av nevrologisk skade, lengre premotoriske tider og redusert nerveledningsevne. Det anbefales derfor at idrettsutøvere med utviklingshemming bør utføre øvelser med maksimal innsats for å sikre høy nevral aktivering. I tillegg anbefaler man at idrettsutøvere med utviklingshemming får ekstra tid for å forstå øvelsene fullt ut.
Ekstra hensyn
På dette feltet mangler det spesifikk kunnskap.
Referanseliste
Akınoğlu, B., & Kocahan, T. (2018). Comparison of muscular strength and balance in athletes with visual impairment and hearing impairment. J Exerc Rehabil, 14(5), 765-770. https://doi.org/10.12965/jer.1836304.152
Baumgart, J. K., Brurok, B., & Sandbakk, O. (2018). Peak oxygen uptake in Paralympic sitting sports: A systematic literature review, meta- and pooled-data analysis. PLoS One, 13(2), e0192903. https://doi.org/10.1371/journal.pone.0192903
Baumgart, J. K., Ettema, G., Griggs, K. E., Goosey-Tolfrey, V. L., & Leicht, C. A. (2021). A Reappraisal of Ventilatory Thresholds in Wheelchair Athletes With a Spinal Cord Injury: Do They Really Exist? [Original Research]. Front Physiol, 12. https://doi.org/10.3389/fphys.2021.719341
Baumgart, J. K., Gurtler, L., Ettema, G., & Sandbakk, O. (2018). Comparison of peak oxygen uptake and exercise efficiency between upper-body poling and arm crank ergometry in trained paraplegic and able-bodied participants. Eur J Appl Physiol, 118(9), 1857-1867. https://doi.org/10.1007/s00421-018-3912-1
Baumgart, J. K., Tønnessen, E., Eklund, M., & Sandbakk, Ø. (2021). Training Distribution During a Paralympic Cycle for a Multiple Swimming Champion With Paraplegia: A Case Report. Int J Sports Physiol Perform, 16(12), 1888-1894. https://doi.org/10.1123/ijspp.2020-0686
Beck, O. N., & Grabowski, A. M. (2019). Athletes With Versus Without Leg Amputations: Different Biomechanics, Similar Running Economy. Exerc Sport Sci Rev, 47(1), 15-21. https://doi.org/10.1249/jes.0000000000000174
Cavedon, V., Sandri, M., Peluso, I., Zancanaro, C., & Milanese, C. (2021). Body composition and bone mineral density in athletes with a physical impairment. PeerJ, 9, e11296. https://doi.org/10.7717/peerj.11296
Fleeton, J. R. M., Sanders, R. H., & Fornusek, C. (2020). Strength Training to Improve Performance in Athletes With Cerebral Palsy: A Systematic Review of Current Evidence. J Strength Cond Res, 34(6), 1774-1789. https://doi.org/10.1519/jsc.0000000000003232
Gee, C. M., West, C. R., & Krassioukov, A. V. (2015). Boosting in Elite Athletes with Spinal Cord Injury: A Critical Review of Physiology and Testing Procedures. Sports Med, 45(8), 1133-1142. https://doi.org/10.1007/s40279-015-0340-9
Gjovaag, T., Starholm, I. M., Mirtaheri, P., Hegge, F. W., & Skjetne, K. (2014). Assessment of aerobic capacity and walking economy of unilateral transfemoral amputees. Prosthet Orthot Int, 38(2), 140-147. https://doi.org/10.1177/0309364613490444
Hansen, L. M., Sandbakk, Ø., Ettema, G., & Baumgart, J. K. (2021). Upper- vs. Lower-Body Exercise Performance in Female and Male Cross-Country Skiers [Original Research]. Frontiers in Sports and Active Living, 3. https://doi.org/10.3389/fspor.2021.762794
Hicks, A. L., Martin Ginis, K. A., Pelletier, C. A., Ditor, D. S., Foulon, B., & Wolfe, D. L. (2011). The effects of exercise training on physical capacity, strength, body composition and functional performance among adults with spinal cord injury: a systematic review. Spinal Cord, 49(11), 1103-1127. https://doi.org/10.1038/sc.2011.62
Jacobs, P. L., & Nash, M. S. (2004). Exercise recommendations for individuals with spinal cord injury. Sports Med, 34(11), 727-751. https://doi.org/10.2165/00007256-200434110-00003
Joyner, M. J., & Coyle, E. F. (2008). Endurance exercise performance: the physiology of champions. J Physiol, 586(1), 35-44. https://doi.org/10.1113/jphysiol.2007.143834
Kang, J., Robertson, R. J., Goss, F. L., Dasilva, S. G., Suminski, R. R., Utter, A. C., Zoeller, R. F., & Metz, K. F. (1997). Metabolic efficiency during arm and leg exercise at the same relative intensities. Medicine and science in sports and exercise, 29(3), 377-382.
Lee, S., Zhao, X., Hatch, M., Chun, S., & Chang, E. Y. (2013). Central neuropathic pain in spinal cord injury. Critical Reviews™ in Physical and Rehabilitation Medicine, 25(3-4).
Lockley, S. W., Arendt, J., & Skene, D. J. (2007). Visual impairment and circadian rhythm disorders. Dialogues Clin Neurosci, 9(3), 301-314. https://doi.org/10.31887/DCNS.2007.9.3/slockley
Maloney, P. L., Pumpa, K. L., Miller, J., Thompson, K. G., & Jay, O. (2021). Extended post-exercise hyperthermia in athletes with a spinal cord injury. J Sci Med Sport, 24(8), 831-836. https://doi.org/https://doi.org/10.1016/j.jsams.2021.03.005
Malwina, K. A., Krzysztof, M., & Piotr, Z. (2015). Visual impairment does not limit training effects in development of aerobic and anaerobic capacity in tandem cyclists. J Hum Kinet, 48, 87.
Mazzeo, F., Santamaria, S., & Iavarone, A. (2015). "Boosting" in Paralympic athletes with spinal cord injury: doping without drugs. Funct Neurol, 30(2), 91-98. https://doi.org/10.11138/FNeur/2015.30.2.091
Mengelkoch, L. J., Kahle, J. T., & Highsmith, M. J. (2014). Energy costs & performance of transtibial amputees & non-amputees during walking & running. International journal of sports medicine, 35(14), 1223-1228. https://doi.org/10.1055/s-0034-1382056
Silva, P. R., Mainenti, M., Felicio, L., Ferreira, A., Lopes, A., Bernhoeft, M., & Vigário, P. S. (2018). Cardiorespiratory Fitness of Visually Impaired Footballers through Direct and Indirect Methods: A Pilot Study. Journal of Exercise Physiology Online, 21(5).
Starholm, I. M., Mirtaheri, P., Kapetanovic, N., Versto, T., Skyttemyr, G., Westby, F. T., & Gjovaag, T. (2016). Energy expenditure of transfemoral amputees during floor and treadmill walking with different speeds. Prosthet Orthot Int, 40(3), 336-342. https://doi.org/10.1177/0309364615588344
Theisen, D. (2012). Cardiovascular determinants of exercise capacity in the Paralympic athlete with spinal cord injury. Experimental Physiology, 97(3), 319-324. https://doi.org/10.1113/expphysiol.2011.063016
Ward, K. H., & Meyers, M. C. (1995). Exercise performance of lower-extremity amputees. Sports Medicine, 20(4), 207-214.